Khi một mạch máu bị tổn thương, máu chảy ra ngoài, nhưng lập tức sẽ có một số cơ chế được sử dụng để chống lại sự chảy máu. Cầm máu là một quá trình, gồm nhiều phản ứng sinh học có ý nghĩa tự vệ, giúp máu ngừng chảy sau khi thành mạch bị tổn thương.
1. Giai đoạn cầm máu tức thời
1.1. Sự co thắt mạch máu
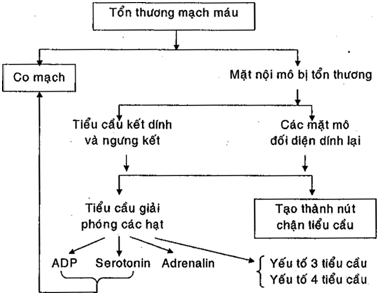
Ngay sau khi mạch máu bj tổn thương (cắt đứt, vỡ, dập nát…) thì thành mạch sê co thắt lại, sự co thắt này kéo dài và mạnh ở các động mạch lớn và tĩnh mạch lớn. Nhờ sự co thắt này sẽ làm giảm bớt lượng máu bị mất khi máu chảy qua mạch máu tổn thương.
Sự co thắt mạch máu xảy ra do kết quả của phản xạ thần kinh và do sự co thắt cơ tại chỗ (H.8.1).
Phản xạ thần kinh xuất hiện do những luồng xung động thần kinh bắt nguồn từ các mạch máu hoặc các mô lân cận. Những xung động này sẽ đi vào tủy sông, sau đó đi ngược qua dây thần kinh giao cảm gây co thắt cơ trơn thành mạch máu chỗ bị tổn thương. Phản xạ thần kinh chỉ có thể làm cho mạch máu co thắt trong vòng một vài phút.
Sự co thắt cơ trơn mạch máu tại chỗ là do nơi mạch máu bị tổn thương xuất hiện điện thế hoạt động, và lan truyền dọc theo thành mạch, gây co thắt mạch máu. Sự co thắtmạch máu tại chỗ kéo dài từ 20 đến 30 phút, trong khoảng thời gian này các tiểu cầu kết dính lại và sự cầm máu có thể xảy ra ở các mạch máu nhỏ bị tổn thương. Càng nhiều mạch máu bị tổn thương thì mức độ co thắt càng lớn, cho nên khi mạch máu bị cắt đứt, sự chảy máu thường nhiều hơn khi mạch máu bị tổn thương do dập nát. Sự co thắt mạch máu có tác dụng làm cho hai mặt mô đối diện dính lại, để giảm bớt số lượng máu chảy ra. Điều kiện để co mạch tốt là thành mạch phải vững chắc và có khả năng đàn hồi tốt, khi thiếu một trong hai điều kiện này sẽ gây chảy máu bất thường trên lâm sàng (Ví dụ: bệnh thiếu vitamin c làm thành mạch không vững chắc; bệnh Rendu-Osler: mạch máu mất sợi cơ đàn hồi do đó không co được). Ngoài ra, các yếu tố thể dịch như serotonin, adrenalin, horadrenalin… giúp mạch máu co thắt mạnh hơn.
1.2. Sự thành lập nút chận tiểu cầu
Khi mạch máu bị tổn thương làm nội mô bị rách, để lộ ra lớp mô liên kết có nhiều phân tử collagen. Tiểu cầu bám dính vào lớp collagen, sau đó biến dạng và phóng thích những hạt nhỏ bài tiết nhiều chất khác nhau, đặc biệt là ADP (adenozin diphosphat). Chất ADP làm gia tăng tính bám dính của các tiểu cầu, làm cho các tiểu cầu khác di chuyển ngang qua nơi mạch máu bị tổn thương dính chùm vào nhau, tạo thành nút chận tiểu cầu theo cơ chế tự duy trì.
Hiện tượng tạo thành nút chận tiểu cầu là một trong những cơ chế chủ yếu để cầm máu, vì các chất do tiểu cầu tiết ra còn có tác dụng gây co mạch và gây đông máu. Cơ chế này giữ vai trò quan trọng trong việc đóng kín vết thương xảy ra thường xuyên ở các mạch máu nhỏ. Nếu số lượng tiểu cầu giảm hay chất lượng tiểu cầu yếu kém, sẽ gây ra nhiều nốt xuất huyết trên cơ thể (trên da, niêm mạc,,.). Các xét nghiệm cơ bản để khảo sát giai đoạn cầm máu tức thời là thời gian chảy máu (TS: temps de saigtiement), đếm tiểu cầu, dấu hiệu dây thắt, co cục máu.
2. Giai đoạn cầm máu duy trì
2.1. Đông máu
Đông máu là hiện tượng thay đổi lý hóa của máu từ trạng thái lỏng sang trạng thái “gel”, biểu hiện bằng sự tạo thành cục máu. Sự chuyển trạng thái này xảy ra bởi một quá trình biến đổi các protein trong máu, và tự xúc tác.
2.1.1. Các yếu tố gây đông máu
Người ta tìm được khoảng trên 30 chất khác nhau có ảnh hưởng đến sự đông máu. Những chất này tìm thấy trong máu hoặc trong mô. Có một số chất làm tăng nhanh sự đông máu gọi là các chất gây đông (procoagulant), một số chất khác thì ức chế sự đông máu gọi là các chất chống đông (anticoagulant). Máu có thể đông được hay không là tùy thuộc vào hai nhóm chất này. Bình thường nhờ chất kháng đông hoạt động mạnh hơn, nên máu trong mạch ở thể lỏng, nhưng khi mạch máu bị tổn thương, tạo điều kiện cho các chất gây đông hoạt động mạnh hơn, do đó cục máu đông được hình thành.
Sau đây là những yếu tố chính tham gia vào quá trình đông máu:
- Yếu tố I (Fibrinogen): là một protein huyết tương có trọng lượng phân tử 340.000, hòa tan được, có mặt trong huyết tương với nồng độ từ 100 – 700mg/100ml. Hầu hết fibrinogen được thành lập ở gan, do đó trong những trường hợp bị bệnh gan, sẽ giảm lượng fibrinogen trong máu tuần hoàn, ngăn cản sự đông máu.
- Yếu tố II (Prothrombin): là một protein huyết tương (a2 globulin) có trọng lượng phân tử 68.700, có mặt trong huyết tương với nồng độ 15mg/100ml. Là một protein không bền vững, có thể tách ra thành những chất có trọng lượng phân tử nhỏ hơn, một trong những hợp châ’t đó ảnh hưởng lớn đến sự đông máu là thrombin, trọng lượng phân tử = 33.700. Prothrombin được gan sản xuất liên tục, trong trường hợp gan bị suy yếu thì sự sản xuất prothrombin giảm, gây ức chế đông máu.
- Vitamin K cần thiết cho quá trình tổng hợp prothrombin ở gan, do đó trong trường hợp thiếu vitamin K cũng ngăn cản sản xuất prothrombin. Nhưng muốn hấp thu vitamin K cần có muối mật, cho nên trong các trường hợp bệnh nhân bị bệnh gan, hoặc rối loạn hấp thu, thường gây rối loạn đông máu.
- Yếu tố III (Thromboplastin mô): chất này thay thế phospholipit tiểu cầu và nhiều yếu tố huyết tương tham gia vào cơ chế đông máu ngoại sinh. Thromboplastin còn có tác dụng chống nhiễm khuẩn.
- Yếu tố IV (Ca14‘) là một loại ion không thể thiếu được trong quá trình đông máu.
- Yếu tố V (Proaccelerin): yếu tố này mất hoạt tính khi thiếu Ca++, Tính chất này được người ta áp dụng để điều chế huyết tương không có yếu tố V, bằng cách để lâu huyết tương lấy từ máu chống đông với oxalat.
- Yếu tố VII (Proconvertin): có trọng lượng phân tử 60.000. Hoạt tính yếu tố VII trong huyết tương bị giữ lại trên màng lọc amiăng.
- Yếu tố VIII (AntiHemophilic A: yếu tố chống huyết hữu A): yếu tố này được tổng hợp chủ yếu ở gan, lách và trong hệ thống võng nội mô. Sự tổng hợp yếu tố này phụ thuộc vào rất nhiều gen ở trong các nhiễm sắc thể khác nhau. Yếu tố VIII mất hoạt tính khi thiếu Ca++.
- Yếu tố IX (AntiHemophilic B: yếu tố chống huyết hữu B)
- Yếu tố X (Yếu tố Stuart): yếu tố này có trong huyết tương và ở dưới dạng không hoạt động. Yếu tố X được sử dụng trong quá trình đông máu nội sinh, ngược lại yếu tố X sẽ không còn khi cho thromboplastin của mô trong quá trình đông máu ngoại sinh.
- Yếu tố XI (PTA: Plasma Thromboplastin Antecedent) là một yếu tố không thể thiếu được để khởi phát quá trình đông máu nội sinh.
- Yếu tố XII (Yếu tố Hageman): sự tiếp xức giữa yếu tố XII với mặt trong mạc máu tổn thương, là nguồn động lực tạo thàn một loạt phản ứng đưa đến đông máu, với sự có mặt của phospholipit tiểu cầu, Ngoài chức năng hoạt hóa hệ đông máu, yếu tố XII còn hoạt hóa hệ kinin, hoạt hóa hệ bổ thể và hoạt hóa hệ chống đông.
- Yếu tố XIII (FSF: Fibrin Stabilizing Factor) là yếu tố ổn định fibrin. Hoạt tính rất bền vững trong huyết tương.
1.1.2. Các giai đoạn của quá trình đông máu
Ba giai đoạn liên tiếp nhau:
Giai đoạn 1: thành lập phức hợp men prothrombinaz. Đây là giai đoạn phức tạp và kéo dài nhất trong dây chuyền phản ứng gây đông máu.
Prothrombinaz được thành lập theo hai cơ chế nội sinh và ngoại sinh.
- Cơ chế ngoại sinh
Mô tổn thương giải phóng ra yếu tố III và phospholipit của mô. Dưới tác dụng của yếu tố III, phospholipit của mô và sự có mặt của Ca++ yếu tô’ VII được hoạt hóa. Yếu tố VII hoạt hóa, yếu tố III và sự có mặt của Ca++ sẽ làm hoạt hóa yếu tố X. Yếu tô’X được hoạt hóa với sự có mặt củaCa++,phospholipit của mô và yếu tố V, được hoạt hóa do thrombin sẽ tạo thành men prothrombinaz ngoại sinh.
- Cơ chế nội sinh
Khi mạch máu tổn thương để lộ ra lớp collagen. Sự tiếp xúc của yếu tố XII với lớp collagen làm hoạt hóa yếu tố XII. Yếu tố XII hoạt hóa làm hoạt hóa yếu tố XI. Yếu tố XI hoạt hóa, với sự có mặt của Ca++, sẽ làm hoạt hóa yếu tô’ IX. Khi yếu tố IX hoạt hóa và yếu tố VIII được hoạt hóa nhờ thrombin, cộng thêm sự có mặt của Ca++ và phospholipid, sẽ làm hoạt hóa yếu tô’ X. Yếu tố X hoạt hóa, với sự có mặt của Ca++, phospholipit của tiểu cầu và yếu tố V được hoạt hóa nhờ thrombin, tạo thành phức hợp men prothrombinaz nội sinh.Giai đoạn 2: thành lập thrombin
Giai đoạn 2: thành lập thrombin
Thrombin thủy phân phân tử fibrinogen để tạo thành các monomer của fibrin và các fibrinopeptit (A và B). Các monomer của fibrin tự trùng hợp tạo thành những phân tử fibrin s (fibrin hòa tan). Cuối cùng yếu tố XIII hoạt hóa làm cho mạng lưới polymer của fibrin s thành fibrin I ổn định (fibrin không hòa tan).
2.2. Giai đoạn sau đông máu
2.2.1. Sự co cục máu
Sau khi máu đông một thời gian (3-4 giờ), dưới tác dụng của men retractozym, các sợi huyết co lại, huyết thanh thoát ra, do đó thể tích cục máu đồng giảm dần. Huyết thanh là huyết tương đã lấy hết các yếu tố đông máu, cho nên huyết thanh không đông được. Khi cục máu co lại, các bờ của thành mạch bị tổn thương được kéo sát lại với nhau, ngăn chặn sự chảy máu.
Số lượng và chất lượng tiểu cầu, lượng fibrinogen ảnh hưởng đến tốc độ và khả năng co cục máu. Các xét nghiệm cơ bản trong giai đoạn này gồm:
- Số lượng và chất lượng tiểu cầu
- Co cục máu
- Lượng fibrinogen.
2.2.2. Sự tan cục máu đông
Sau khi cục máu co một thời gian (36 – 48 giờ) cục máu sẽ tan dần. Đó là hiện tượng phân ly fibrin dưới tác dụng của plasmin, mà tiền chất của nó là plasminogen.
Hiện tượng tan cục máu đông có tác dụng dọn sạch các cục máu đông nhỏ li ti trong lòng mạch máu, do đó ngăn ngừa sự hình thành khối huyết gây tắc mạch. Plasminogen có thể chuyển thành plasmin hoạt động nhờ những yếu tố được trình bày trong hình 8.5.
Sau khi sợi huyết tiêu hoàn toàn thì thành mạch trở lại lành mạnh, máu lưu thông bình thường.
2. Điều hòa sự đông máu
2.1. Các chất chống đông
Antithrombin: Là một chất có sẩn trong máu, có tác dụng chống thrombin, ngăn cản quá trình biến đổi fibrinogen thành fibrin.
Heparin: Là một chất do loại masto bào và các bạch cầu ưa kiềm sản xuất.
Nồng độ heparin trong máu bình thường khoảng O.Olmg/lOOml máu (nồng độ này ít hơn 10 -100 lần nồng độ được dùng trong lâm sàng để ngăn chặn cục máu đông). Vì vậy, chỉ dùng một lượng nhỏ heparin đủ cần thiết để ngăn chặn sự đông máu. Chích heparin với liều lượng từ 0,5 đến lmg/kg trọng lượng cơ thể có thể làm cho thời gian đông máu kéo dài tới 30 phút hoặc hơn, tác dụng rất
nhanh nhằm ngăn chặn sự phát triển của khối huyết. Heparin có tác dụng cả trong (in vivo) và ngoài cơ thể (in vitro).
Heparin có tác dụng:
- Ngăn cản sự thành lập phức hợp men prothrombinaz.
- ức chế tác dụng củ a thrombin trên fibrinogen, do đó ngăn cản sự chuyển fibrinogen thành fibrin.
- Thúc đẩy quá trình tương tác giữa thrombin và antithrombin, làm cho thrombin trở thành không hoạt động. Tác dụng của heparin chống đông kéo dài khoảng 3-4 giờ. Sau đó heparin bị phá hủy bởi men heparinaz trong máu hoặc bị thực bào.
Antithromboplastỉn. Chất này có sẵn trong máu người bình thường, nhưng có nồng dộ cao trong máu những người mắc bệnh huyết hữu (hemophilia).
Ngoài ra còn có một số chất khác ngoài cơ thể có tác dụng chổng đông, được dùng để giữ máu khỏi đông.
Natricitrat. Hòa tan trong máu (710), nó kết hợp với ion Ca** thành phức hợp không phân ly, do đó ngăn cản tác động của Ca++ trong dây chuyền phản ứng gây đông máu.
Kali oxalat kết hợp với Ca++ thành canxi oxalat kết tủa, máu mất ion Ca++ nên không đông.
Dicoumarin có công thức hóa học tương tự vitamin K, do đó nó cạnh tranh với vitamin K, làm ngăn cản sự tổng hợp các yếu tố gây đông máu (II, VII, IX, X) của gan. Dicoumarin chỉ có tác dụng trong cơ thể. Tác dụng của Dicoumarin chậm và kéo dài. Sau khi cho dicoumarin vào máu, hoạt tính đông máu giảm khoảng 50% mức bình thường sau 12 giờ, và giâm xuông 20% mức bình thường sau 24 giờ. Ba ngày sau khi ngừng điều trị bằng dicoumarin, đông máu trở lại bình thường.
Các dung dịch muôi có nồng độ cao (NaCl, Na,S04,..) hoặc chất hirudin cũng có tác dụng chông đông máu.
Để chuẩn bị cho những trường hợp phẫu thuật lớn, hoặc cho những người mắc bệnh máu khó đông người ta thường sử dụng một số phương pháp sau:
- Dùng các yếu tố gây đông máu.
- Vitamin K: điều trị bệnh huyết hữu.
- Huyết tương tươi: điều trị chảy máu cấp, vì trong huyết tương tươi chứa nhiều yếu tố đông máu.
- Mặt cắt mô tươi (thường là mặt cắt mẫu cơ vùng phẫu thuật): thường dùng để cầm máu trong trường hợp mổ sọ, nhổ răng… vì mặt cắt mô tươi chứa thromboplastin của mô, gây hoạt hóa yếu tố VII và cung cấp yếu tố III.
- Acid gammacaproic: có tác dụng chống lại các yếu tố làm tan fibrin.