(Gaz du Sang Artériel / Arterial Blood Gases [ABG])
Giới thiệu chung
Tình trạng thăng bằng toan kiềm của cơ thể được kiểm soát thông qua 3 cơ chế: Hệ thống đệm, hệ hô hấp và hệ thống thận.
1. Hệ thống đệm tham gia vào quá trình thăng bằng toan – kiềm thông qua việc giữ lại hay thải ion H+. Còn có các hệ thống đệm thứ yếu trong máu dưới dạng phosphat và protein.
2. Tác động của hệ hô hấp xảy ra thông qua hệ thống đệm acid carbonic – bicarbonat. Đẻ duy trì một pH máu trong giới hạn bình thường, hai chất này cần được bảo đảm một tỷ lệ 20:1 (tức là cứ 20 phần bicarbonat cho một phần acid carbonic [H2C03]). Thoái giáng acid carbonic tạo nên carbon dioxid (COz) và nước (H20), vì vậy có thể định lượng nồng độ acid carbonic một cách gián tiếp từ nồng độ PC02. Nồng độ C02 được phổi kiểm soát. Phổi có khả năng đáp ứng tương đối nhanh đối với các thay đổi trong thăng bằng toan – kiềm của cơ thể thông qua lượng C02 được phổi giữ lại: C02 càng được giữ lại nhiều thì càng có nhiều acid carbonic trong cơ thể và tình trạng này được biết dưới tên nhiễm toan (acidosis); Trái lại, khi có ít C02 được giữ lại thì cũng có ít acid carbonic trong cơ thể và tình trạng này được biết dưới tên nhiễm kiềm (alkalosis). Mặc dù phổi có khả năng gây thay đổi nhanh chóng tình trạng toan – kiềm của cơ thể song chúng chỉ đạt được một hiệu quả khoảng 80% do phổi còn phải tiếp tục đảm nhiệm vai trò trao đổi oxy của cơ thể.
3. Thận tham gia vào quá trình điều hòa thăng bằng toan – kiềm của cơ thể với một tốc độ chậm hơn so với phổi và thường phải mất vài ngày để đạt được tác động hoàn chỉnh. Thận điều hòa pH máu thông qua vai trò bài tiết hay giữ lại H+, bicarbonat (HCCV*, Na+, K+ và c r . Khác với phổi, thận có hiệu lực tới 100%, tức là chúng sẽ tiếp tục tham gia vào điều hòa thăng bằng toan-kiềm cho tới khi pH máu trở về giới hạn bình thường (tình trạng được biết dưới tên bù trừ hoàn toàn [full compensation]), hay tới khi tình trạng toan kiềm tồi đi.
Các tình trạng nhiễm toan nặng sẽ dẫn tới hôn mê và tử vong do ức chế hệ thần kinh trung ương. Tình trạng nhiễm kiềm sẽ kích thích hệ thần kinh trung ương dẫn tới tạng dễ bị kích thích, chứng tetany và thậm chí tử vong. Nói chung các tình trạng nhiễm toan được coi là có nguy cơ đe dọa tính mạng nhiều hơn so với tình trạng nhiễm kiềm.
Mục đích và chỉ định xét nghiệm
xét nghiệm được chỉ định đề xác định các thông số cơ bản sau trong máu động mạch: pH, áp lực riêng phần của 0 2 và CO2, nồng độ bicarbonat. Vì vậy, đây là một xét nghiệm rất hữu ích giúp chấn đoán và theo dõi tất cá các trường hợp nghi vấn có rối loạn thăng bàng toan kiềm trong cơ thể (Vd: nhiễm toan chuyển hóa, nhiễm toan hô hấp, nhiễm kiềm chuyển hóa, nhiễm kiềm hô hấp).
Các chống chỉ định
- Không bắt được mạch ở chi
- Test Allen âm tính ở chi sẽ dự kiến chọc động mạch lấy máu xét nghiệm.
- Có bất kỳ tình trạng nhiễm trùng da ở nơi dự kiến sẽ chọc động mạch lấy máu xét nghiệm.
- Có bất kỳ bất thường động – tĩnh mạch ờ nơi dự kiến sẽ chọc động mạch lấy máu xét nghiệm.
- Có tình trạng rối loạn đông máu nặng.
Cách lấy bệnh phẩm
– Trước khi lấy máu xét nghiệm
■ Giải thích cho Bệnh nhân về mục đích của xét nghiệm. cần thông báo trước cho Bệnh nhân là khi chọc kim sẽ gây đau cho người bệnh (vì vậy, một số cơ sở điều trị cho phép gây tê tại chỗ cho bệnh nhân bằng xyloicain 1%).
■ Tiến hành test Allen để đánh giá vòng tuần hoàn bàng hệ của động mạch trụ có thỏa đáng hay không. Vòng tuần hoàn bàng hệ này rất quan trọng nếu động mạch quay bị tắc nghẽn do huyết khối sau khi tiến hành chọc động mạch lấy máu xét nghiệm. Đê thực hiện test Allen, tiến hành ép cả động mạch quay và động mạch trụ ở vùng cổ tay của Bệnh nhân tới khi làm mất mạch. Bàn tay sẽ trở nên trắng bọt do dòng tuần hoàn tới bàn tay bị gây gián đoạn. Sau đó bỏ ép phía bên động mạch trụ.
o Nếu bàn tay của Bệnh nhân trở lại mầu sắc bình thường ngay lập tức, test được coi là (+) và có thể chọc động mạch ở cổ tay bên vừa làm test.
o Nếu bàn tay của Bệnh nhân vần trắng bợt sau khi bỏ ép trên động mạch trụ điều đó có nghĩa là tuần hoàn trụ không thỏa đáng, test Allen được coi là âm tính và cần tiến hành làm test ở tay bên kia.
o Nếu cả hai tay đều cho test Allen âm tính (tức là không thích hợp để tiến hành chọc động mạch lấy máu) có thể phải sử dụng động mạch đùi để lấy máu xét nghiệm.
■ Trong trường hợp phải lấy máu động mạch nhiều lần để xét nghiệm (Vd: Bệnh nhân cần hồi sức tích cực), có thể đặt một micro catheter vào động mạch và lưu catheter để tránh phải chọc động mạch nhiều lần.
■ Không cần yêu cầu Bệnh nhân phai nhịn ăn trước khi lấy máu xét nghiệm.
Tiến hành thủ thuật’.
■ Có thể gây tê tại chỗ bằng xylocain 1% ở vùng cổ tay nơi định chọc động mạch.
■ Dùng bơm tiêm kín khí và được tráng 0,2 mL heparin để hút 3-5 mL máu động mạch.
■ Đấy hết các bóng khí khỏi bơm tiêm đã lấy mẫu máu. Đậy nắp bơm tiêm để ngăn thoát các chất khí khỏi mầu bệnh phẩm.
■ Bơm tiêm được dán nhân, bào quàn trong đá lạnh và được đưa ngay tới phòng xét nghiệm để tiến hành phân tích các chất khí trong mẫu bệnh phẩm.
Sau khi lẩy mẫu bệnh phẩm
■ Tiến hành ép trên vị trí động mạch vừa được chọc trong ít nhất 5 phút (10 phút nếu chọc động mạch đùi), sau đó băng ép vị trí chọc.
■ Đánh giá các dấu hiệu suy giảm tuần hoàn chi ở phía dưới vị trí chọc động mạch: Thay đổi mầu sắc, vận động, nhiệt độ, cảm giác.
■ Ghi chú rõ trên giấy yêu cầu xét nghiệm là Bệnh nhân đang được thở khí trời hay đang được thở oxy (nếu Bệnh nhân đang thở oxy cần ghi rõ Fi02 là bao nhiêu).
pH máu
pH máu là hàm logarit âm của nồng độ ion H+ trong máu (Vd: nếu nồng độ ion H+ là là 1*10 -7 thì pH là 7; nếu nồng độ ion H* là là 1*10 -6 thì pH sẽ là 6. Như vậy, một pH = 6 sẽ có nồng độ ion H+ cao hcm so với pH là 7 và tức là có độ acid hom). Một pH máu trong giới hạn bình thường được yêu cầu đối với nhiều phản ứng hóa học xảy ra trong cơ thể. Giới hạn bình thường của pH máu động mạch là 7,35 đến 7,45. Một pH máu < 7,35 được coi là nhiễm acid máu (acidemia) hay toan hóa (acidosis); Một pH máu > 7,45 được coi là nhiễm kiềm máu (alkalemia) hay kiềm hóa (alkalosis).
– Giá trị bình thường: 7,35 – 7,45.
– Các yếu tổ góp phần làm thay đoi kết quả xết nghiệm. Các thuốc có thể làm tăng pH máu (kiềm hóa hơn): natri bicarbonat.
Ấp lực riêng phần của carbon dioxid (PC02, PaC02)
Áp lực riêng phần của C02 trong máu động mạch (được ký hiệu bằng PaC02) là tổng áp lực do lượng C02 hòa tan trong máu tạo ra. Áp lực này được đo bằng đơn vị mm thủy ngân (mmHg) hay torr (1 toư = 1 mmHg). Giới hạn bình thường của PaC02 là 35 – 45 mmHg song các giá trị thấp hơn được coi là bình thường khi nỏ được đo ở một độ cao hơn so với mực nước biên do áp lực khí quyến giảm dần theo độ cao so với mực nước biển.
Khi phổi giữ lại C02, nồng độ C02 trong máu tăng lên: Tình trạng này được gọi là tăng C02 máu hay tăng thán khí (hypercarbia hay hypercapnia) và gây nên tình trạng nhiễm toan máu. Rối loạn này được biểu hiện bằng các triệu chứng và dấu hiệu lâm sàng như đau đầu, chóng mặt và giảm mức ý thức. Khi phổi thải nhiều khí C02 hơn bình thường, nồng độ C02 trong máu sẽ giảm xuống: Tình trạng này được gọi là nhiễm kiềm (hypocarbia hay hypocapnia). Rối loạn này khiến cho Bệnh nhân xuất hiện cảm giác kiến bò hay tê các đầu chi, giật sợi cơ, đau đầu và choáng váng.
– Giá trị bình thường: 35 – 45 mmHg (hay 35 – 45 torr).
– Các yếu to góp phần làm thay đổi kết quả xét nghiệm
■ Một giá trị PaC02 thấp giả tạo có thể xảy ra do khi lấy mầu máu xét nghiệm không đẩy hết khí ra khỏi bơm tiêm.
■ Các thuốc có thể làm tăng PaCO2 là: Aldosteron, acid ethacrynic, hydrocortison, metolazon, prednison, natri biarbonat, thuốc lợi tiểu nhóm thiazid.
■ Các thuốc có thể ỉàm giảm PaCO2 là: Acetazolamid, dimercaprol, methicillin, nitrofurantoin, tetracyclin, triamteren.
Bicarbonat (HCO3– )
Bicarbonat hoạt động cùng với acid carbonic giúp cơ thể điều hoà pH máu. Có hai cách đo nồng độ bicarbonat máu: Cách thứ nhất là tiến hành đo trực tiếp nồng độ bicarbonat máu. Cách thứ hai là đo gián tiếp bằng cách sử dụng giá trị nồng độ C02 toàn phần (total C02 content)và PaCO2 theo công thức sau: HCO3– = C02 toàn phần – (0,03*PaCO2 ). Khi nồng độ bicarbonat máu < 22, giá trị này được coi là nhiễm toan máu; khi nồng độ bicarbonat máu > 26, giá trị này được coi là nhiễm kiềm máu.
– Giá trị bình thường: 22 – 26 mEq/L hay (22 – 26 mmol/L).
– Các yếu tố góp phần làm thay đôi kết quả xét nghiệm
■ Các thuôc có thê làm tăng nồng độ bicarbonat máu là: Muối kiềm, thuốc lợi tiểu.
■ Các thuốc có thể làm giảm nồng độ bicarbinat máu là: Muối acid.
Thừa và thiếu kiềm (Base excess/deficit)
Việc xác định thông số thừa và thiếu kiềm (kiềm dư) cung cấp các thông tin về toàn bộ các anion của hệ đệm (bicarbonat, hemoglobin, phosphat và protein huyết tương), đồng thời nó cũng cho biết là các biến đổi trong thăng bằng toan kiềm có nguồn gốc do hô hấp hay không do hô hấp (chuyển hóa) gây nên: Một giá trị < -2 mEq/L chỉ dẫn có thiếu hụt kiềm (base deficit) mà tình trạng này tương ứng với một giảm nồng độ bicarbonat; một giá trị > +2 mEq/L chỉ dẫn có thừa kiềm (base excess). Các thông tin nói trên sẽ trợ giúp cho người thầy thuốc lâm sàng lên kế hoạch để điều trị thích hợp đối với bệnh nhân.
Giá trị bình thường: -2 đến +2 mEq/L.
Phân tích kết quả xét nghiệm các chất khí trong máu động mạch
Các bước sau đây giúp làm đơn giản hóa quy trình phân tích kết quả xét nghiệm các chất khí trong máu động mạch:
1. Xác định xem pH máu của Bệnh nhân là bị toan (acidotic) tức là < 7,35 hay bị kiềm (alkalotic) tức là > 7,45 (Lưu ý là: nếu pH máu bình thường song PaCO2 và HCO3– bất thường, chuyển sang bước 6).
2. Xác định xem PaCO2 của Bệnh nhân là bị toan (> 45 mmHg) hay bị kiềm (< 35 mmHg).
3. Xác định xem HCO3– của Bệnh nhân là bị toan (< 22mmol/L) hay bị kiềm (> 26 mmol/L). 4. So sánh 3 thông số ưên và tìm ra 2 thông số “phù hợp’’ với các rối loạn toan và kiềm như được trinh bày tóm tắt trong Bảng A – 1.

1. Nếu thông số thứ 3 không “tưong ứng” với cột chẩn đoán nhiễm toan hay nhiễm kiêm như được trình bày trong Bảng A -1.
– Giá trị này bình thường: Rối loạn thăng bằng toan kiềm được coi mất bù (uncompensate).
– Giá trị này bất thường: Rối loạn thăng bằng toan kiềm này được coi là được bù trừ một phần (partially compensated). Ví dụ: Neu cả giá trị của pH và PaCO2 cho thấy nhiễm toan và giá trị HCO3– cho thấy nhiễm kiềm, kết quả xét nghiệm khí máu này được giải thích như là nhiễm toan hô hấp được bù trừ một phần. 2. Nếu pH bình thường, nhưng PaCO2 và HCO3– bất thường, tình trạng rối loạn thăng bàng toan kiềm này được coi là được bù trừ hoàn toàn (fully compensated). Để xác định rối loạn nền hay khởi phát, cần xem thông số thừa hay thiếu kiềm (được chỉ dẫn bằng thông số kiềm dư [BE] trên kết quả xét nghiệm khí máu động mạch). Nếu kiềm dư bình thường khi giá trị pH máu bình thường: Rối loạn nền (hay khởi phát) là nguyên nhân chuyển hóa. Giá trị của HCO3– được coi như một thành phần cúa rối loạn toan kiềm loại chuyển hóa khi đó được phân tích để xác định là rối loạn toan kiềm của Bệnh nhân thuộc loại nhiễm toan hay nhiễm kiềm.
Các bước phân tích khí máu nói trên được tóm tắt trong BảngA-2.

Các bất thường toan kiềm có thể gặp trên lâm sàng
1. Toan hô hấp: (Tăng PaCO2 do giảm thông khí)
Các nguyền nhân chính thường gặp là:
- -Gây mê và do dùng thuốc.
- Hen phế quản.
- Ngừng tim.
- Viêm phế quàn mạn.
- Suy tim ứ huyết.
- Khí thũng phổi.
- Chấn thưcmg sọ não.
- Ức chế thần kinh cơ.
- Tình trạng béo phì.
- Hội chứng Pickwick (Pickwickian syndrome).
- Viêm phổi. P
- hù phổi cấp/suy hô hấp.
2. Kiềm hô hấp: (giảm PaCO2 do tăng thông khí)
Các nguyên nhăn chính thường gặp là:
- Xơ hóa phổi thành nang ở người lớn (adult cystic fibrosis).
- Thiếu máu.
- Tình trạng lo lắng.
- Ngộ độc carbon monoxid (CO).
- Chảy máu não.
- Sốt.
- Suy tim.
- Giảm oxy mô.
- Đặt các thông số của máy thở không thích hợp.
- Nhồi máu cơ tim.
- Tình trạng đau đớn.
- Có thai (trong 3 tháng cuối).
- Tắc mạch phổi.
3. Toan chuyển hóa: (Giảm HCO3– do sản xuất acid hay do mất bicarbonat quá mức)
Các nguyên nhân chính thường gặp là:
- Ngừng tim (nhiễm toan lactic).
- Nhiễm toan – cetôn do đái tháo đường.
- Ỉa chảy.
- Suy thận.
- Nhiễm toan do ống thận. Nhiễm toan cetôn do đói ăn.
4. Kiềm chuyển hóa: (Tăng HCO3– do khấu phần nhập bicarbonat hay lactat quá nhiều hay do tăng mất ion Cl–, H+ và K+
Các nguyên nhân chính thường gặp là:
- Dùng thuốc lợi tiểu.
- Giảm clo máu.
- Giảm kali máu.
- Cung cấp natri bicarbonat, hay dùng thuốc trung hòa acid dịch vị.
- Đặt xông hút dịch dạ dày liên tục.
- Truyền natri bicarbonat.
- Nôn nhiều.
Áp lực riêng phần của oxy ( PaO2 , PO2 )
Áp lực riêng phần của oxv trong máu động mạch (viết tắt là PaO2) là tổng áp lực do lượng O2 hòa tan trong máu tạo ra. Thông số này được đo bằng đơn vị mm thủy ngân (mmHs) hay torr (1 torr = 1 mmHg). PaO2 được sử dụng để đánh giá hiệu qua hoạt động chức năng oxy hóa máu của phổi. Khi giá trị PaO2: thâp hơn mức bình thường, Bệnh nhân được coi là có tình trạng giảm oxy máu (hypoxic).
PaO2 chịu anh hưởng trực tiếp của lượng oxy được Bệnh nhân hít vào, vì vậy thông số này có thê được sử dụng đê đánh giá hiệu quả của liệu pháp oxy áp dụng cho Bệnh nhân. ơ người bình thường, PaO2 giảm theo tuổi: Tới tuổi 30: PaO2 > 90 mmHg; Tuổi 80: PaO2> 80 mmHg.
1. Giá trị bình thường:
- 75 – 100 mmHg (hay 75 – 100 torr) – khi Bệnh nhân hít thở khí trời hay khí phòng.
- Người già: PaO2 giảm theo tuổi.
2. Tăng PaO2 : máu:
Các nguyên nhân chính thường gặp là:
- Cho Bệnh nhân thơ oxy liều cao.
- Tình trạng đa hồng cầu.
3. Giảm PaO2 máu :
Các nguyên nhân chính thường gặp là:
- Thiếu máu.
- Xẹp phổi.
- Giai đoạn suy tim mất bù.
- Khí phế thũng.
- Tình trạng giam thông khí phế nang.
- Nồng độ oxy trong khí quyển bị suy giảm (Vd: ở độ cao).
- Viêm phổi.
- Phù phổi.
- Tắc mạch phồi.
4. Các yếu tố góp phần làm thay đồi kết quả xết nghiệm:
Một giá trị Pa02 tăng cao giả tạo có thể xay ra do không đẩy hết khí ra khỏi bơm tiêm khi lấy mẫu máu động mạch để phân tích các chất khí trong máu.
5. Lợi ích của xét nghiệm đo áp lực riêng phần của oxy máu động mạch: Khi cho thở oxy nguyên chất (100% O2 ) trong vòng 20 phút, PaO2 sẽ tăng lên tới > 500 mmHg. Neu giá trị PaO2 khi cho thở oxy 100% không đạt tới mức nói trên, chứng tở Bệnh nhân có tình trạng shunt phổi thực sự.
Hàm lượng oxy (oxygen content)
Tổng lượng oxy mà máu có thể chứa được sẽ tùy thuộc vào lượng oxy có thế được hemoglobin vận chuyển và lượng oxy được chứa đựng trong huyết tương. Một gam hemoglobin có thể vận chuyển được tới 1,34 mL oxygen. Ngoài ra, có tới 0,3 mL oxy có thể được mang trong 100 mL huyết tương máu.
Hàm lượng oxy là một thông số đánh giá lượng oxy thực tế hiện có đang được vận chuyển trong máu. Giá trị này được xác định thông qua công thức sau:
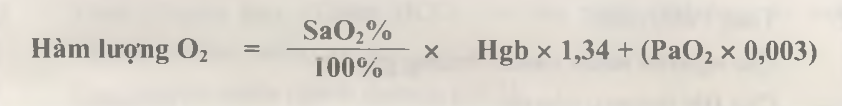
1. Giá trị bình thường
- Máu động mạch: 15-22 mL/100 mL máu hay 15 – 22%.
- Máu tĩnh mạch: 11-16 mL/100 mL máu hay 11 – 16%.
2. Giảm hàm lượng oxy máu.
Các nguyên nhân chính thường gặp là:
- Hen phế quản.
- Viêm phế quản mạn tính.
- Khí phế thũng.
- Mảng sườn di động.
- Giảm thông khí phế nang.
- Gù vẹo cột sống.
- Suy giảm hay liệt thần kinh – cơ.
- Béo phì.
- Các biến chứng hô hấp sau phẫu thuật.
Độ bão hòa oxy ( SaO2 , SO2 , O2 SAT)
Giá trị độ bão hòa oxy là một thông số so sánh giữa lượng oxy thực đang được hemoglobin vận chuyển so với lượng oxy mà hemoglobin có thể vận chuyển được. Như vậy. nếu hemoglobin hiện đang vận chuyển được một lượng oxy mà nó có kha năng vận chuyển được về phương diện lý thuyết, khi đó độ bão hòa oxy sẽ xấp xỉ 100%. Độ bão hòa oxy có thể được đo cùng với các chât khí trong máu động mạch hay thông qua đo độ bão hòa oxy mạch nảy (pulse oximetry) là một thủ thuật không gây chảy máu thường được áp dụng trẽn lâm sàng.
1. Giá trị bình thường
95-100%
2. Tăng độ bão hòa oxy máu
Nguyên nhân chính thường gặp là:
- Điều trị oxy thỏa đáng.
3. Giảm độ bão hòa oxy máu
Các nguyên nhân chính thường gặp là:
- Ngộ độc carbon monoxid (CO).
- Giảm oxy máu.
4. Các yếu tố góp phần làm thay đổi kết quả xết nghiệm
Độ bão hòa oxy máu động mạch bị tác động bời: Áp lực riêng phần của oxy trong máu. nhiệt độ cua cơ thê, pH máu và cấu trúc của hemoglobin.
Các hướng dẫn thực hành lâm sàng dựa trên y học bằng chứng
Ở những bệnh nhân có bệnh phổi tắc nghẽn mạn tính đã được xác định, khuyến cáo chỉ định làm xét nghiệm các chất khí trong máu động mạch khi: Độ bão hòa oxy < 88%; Có tiền sử bị tăng thán; Có nghi vấn về tính chính xác của biện pháp theo dõi độ bão hòa oxy mạch nảy; Có tình trạng ngủ gà hay có các bằng chứng gợi ý nguy cơ sắp xảy ra tình trạng suy hô hấp cấp (Vd: tần số thở > 40 nhịp thở/phút).
Các cảnh báo lâm sàng
Có thể gặp các biến chứng: Suy tuần hoàn do tắc động mạch; tổn thương thần kinh trong quá trình tiến hành thủ thuật chọc động mạch lấy máu xét nghiệm.