(Serologie HIV / HIV Antibody Test)
Nhắc lại sinh lý
Virus gây suy giảm miễn dịch ở người (Human Immunodeficiency Virus [HIV]) gây hội chứng suy giảm miễn dịch mắc phải (acquired immunodeficency syndrome [AIDS]) thuộc nhóm các retrovirus chứa ARN. Các virus của nhóm này có enzym transcriptase đảo ngược (transcriptase reverse) và là các virus có tính thay đổi cao với tình trạng đột biến dễ xảy ra. Nhóm này có nhiều chủng virus khác biệt về phương diện kháng nguyên:
- HIV I (HTLV III) là tác nhân gây bệnh thường gặp nhất (tác nhân gây bệnh AIDS).
- HIV II được phân bố chủ yếu ở vùng phía tây châu Phi và Bồ Đào Nha. Chỉ được báo cáo một số trường hợp lẻ tẻ tại Hoa Kỳ từ năm 1987. HIV-2 phản ứng chéo với HIV-1 trong test huyết thanh chẩn đoán.
- HTLV I được kết hợp với một thể bệnh tiến triển thành bệnh lơxêmi loại tế bào T.
- HTLV II được kết hợp với bệnh lơxêmi loại tế bào lông (trlcoleucocyte).
Dựa trên tính chất tương tự về gen di truyền, các chủng virus khác nhau trong nhóm này có thể được phân loại thành các typ, nhóm và phân typ. Có hai typ HIV chính là HIV-1 và HIV-2.
Trong thực hành lâm sàng, có nhiều từ đồng nghĩa được thấy trong y văn, đôi khi có thể gây nhầm lẫn cho người đọc:
- HIV I (Human Immuno Deficiency Virus typ I) tương ứng với HTLV III (Human T Lymphotropic Virus Type III) hay LAV I (Lymphodenopathy Associated Virus Type I). Tóm tắt lại: HIV I = HTLV III = LAV I.
- HIV II (Human Immuno Deficiency Virus typ II) tương ứng với LAV II (Lymphodenopathy Associated Virus Type II). Tóm tắt lại: HIV II = LAV II
Hiện tại, HIV có 4 kiểu truyền bệnh chính.
- Truyền qua đường sinh dục.
- Nhiễm virus do truyền máu.
- Truyền bệnh do các dụng cụ bị phơi nhiễm virus (Vd: người tiêm chích ma tuý dùng chung bơm tiêm).
- Truyền qua rau thai trong khi có thai (truyền từ mẹ sang con).
Các tế bào chính bị nhiễm virus HIV là:
- Các tế bào lympho T4 loại hỗ trợ (lymphocytes T4 helper).
- Các bạch cầu mônô (đại thực bào).
- .Các tế bào lympho B.
- Các tế bào thần kinh đệm của não.
- Các tế bào lympho dưới niêm mạc.
Do HIV chủ yếu tấn công các tế bào T loại trợ giúp (T helper) của cơ thể, tăng sinh của virus HIV trong cơ thể gây tình trạng ức chế miễn dịch toàn thể khiến cơ thể người nhiễm virus dễ bị tăng mẫn cảm với các nhiễm trùng cơ hội và tình trạng tăng mẫn cảm này liên quan với tổn thương nặng:
- Miễn dịch tế bào (khả năng phá huỷ tế bào đích bởi các tế bào lympho T).
- Miễn dịch thể dịch (khả năng sản xuất kháng thể bởi các tế bào lympho B).
- Khả năng thực bào (hoạt tính thực bào của các đại thực bào).
Kiểu truyền virus bao gồm:
- Do tiếp xúc trực tiếp giữa máu của người bị nhiễm virus với máu của người không bị nhiễm virus.
- Thông qua quá trình truyền virus qua đường tình dục và dịch cơ thể.
Như vậy các đối tượng có nguy cơ cao bị AIDS là: Người quan hệ tình dục đồng giới, người có quan hệ tình dục với nhiều bạn tình, đối tượng nghiện chích đường tĩnh mạch (nhất là khi họ dùng chung bơm tiêm), người được truyền máu và các chế phẩm máu nhiều lần (như Bệnh nhân bị bệnh ưa chảy máu) và trẻ sơ sinh của các bà mẹ bị nhiễm HIV.
Tuy vậy, dường như HIV-2 truyền bệnh khó khăn hơn so với HIV-1 và giai đoạn tiềm tàng từ khi khi phơi nhiễm tới khi phát bệnh kéo dài hơn đối với trường hợp nhiễm HIV-2.
Biểu hiện lâm sàng
Nhiễm Virus HIV I có thể được phân nhỏ thành 4 giai đoạn:
A. Giai đoạn I: Giai đoạn sơ nhiễm (primoinvasion)
Sau một thời kỳ ủ bệnh không có triệu chứng từ 1 đến 2 tuần có thể xuất hiện giai đoạn sơ nhiễm có triệu chứng kéo dài trong 2-3 tuần, đặc trưng bằng các dấu hiệu không đặc hiệu và thay đổi.
- Sốt.
- Suy nhược.
- Rối loạn tiêu hóa.
- Hạch cổ.
- Phát ban.
- ỉa chảy.
- Viêm màng não hay viêm não màng não.
Giai đoạn này thường đi kèm với hội chứng tăng bạch cầu đơn nhân máu và có thể bị chẩn đoán nhầm với nhiễm trùng do virus Epstein Barr.
Trong giai đoạn sơ nhiễm này, không phải lúc nào cũng phát hiện được kháng nguyên HIV trong máu và giai đoạn này tồn tại trong vài tuần. Giai đoạn chuyển dạng huyết thanh (seroconversion) (xuất hiện kháng thể kháng – HIV) xẩy ra từ tuần 2 đến tuần 12.
B. Giai đoạn II: Giai đoạn không có triệu chứng
Sau giai đoạn chuyển dạng huyết thanh (seroconversion), bệnh nhân vẫn hoàn toàn không có triệu chứng (giai đoạn II) và giai đoạn này có thể kéo dài từ nhiều tháng tới nhiều năm.
- Giai đoạn IIa: Bệnh nhân không có các bất thường sinh học gì.
- Giai đoạn Ilb: Bệnh nhân có các bất thường sinh học như:
- Thiếu máu, giảm bạch cầu, giảm tiếu cầu.
- Giảm tổng số bạch cầu lympho T4 và giảm tỷ lệ TCD4/TCD8.
- Tăng gammaglobulin máu.
c. Giai đoạn III: Hội chứng bệnh hạch bạch huyết mạn tính
(syndrome de lymphadenopathies chroniques) Biểu hiện trong thời gian > 3 tháng tình trạng bệnh hạch bạch huyết tác động tới ít nhất > 2 vùng hạch nằm ngoài vùng hạch bẹn.
- Giai đoạn IIIa: Bệnh nhân không có các bất thường sinh học.
- Giai đoạn IIIb: Bệnh nhân có các bất thường sinh học như:
- Thiếu máu, giảm bạch cầu, giảm tiểu cầu.
- Giảm số lượng bạch cầu lympho T4.
- Tăng gammaglobulin máu.
D. Giai đoạn IV: Giai đoạn có triệu chứng
Giai đoạn này được chia nhỏ thành 5 giai đoạn dưới nhóm tuỳ theo các biểu hiện lâm sàng:
1. Giai đoạn IVa: Có các biểu hiện toàn thân. Giai đoạn này được đặc trưng bởi sự có mặt của một hay nhiều dấu hiệu sau:
- Sốt kéo dài > 1 tháng.
- Sút cân > 10% trọng lượng cơ thể.
- ỉa chảy > 1 tháng.
2. Giai đoạn IVb: Có các dấu hiệu thần kinh.
- Giai đoạn IVb1: Tổn thương não (viêm màng não, viêm não, bệnh của tuỷ sống).
- Giai đoạn IVb2: Bệnh lý thần kinh ngoại vi.
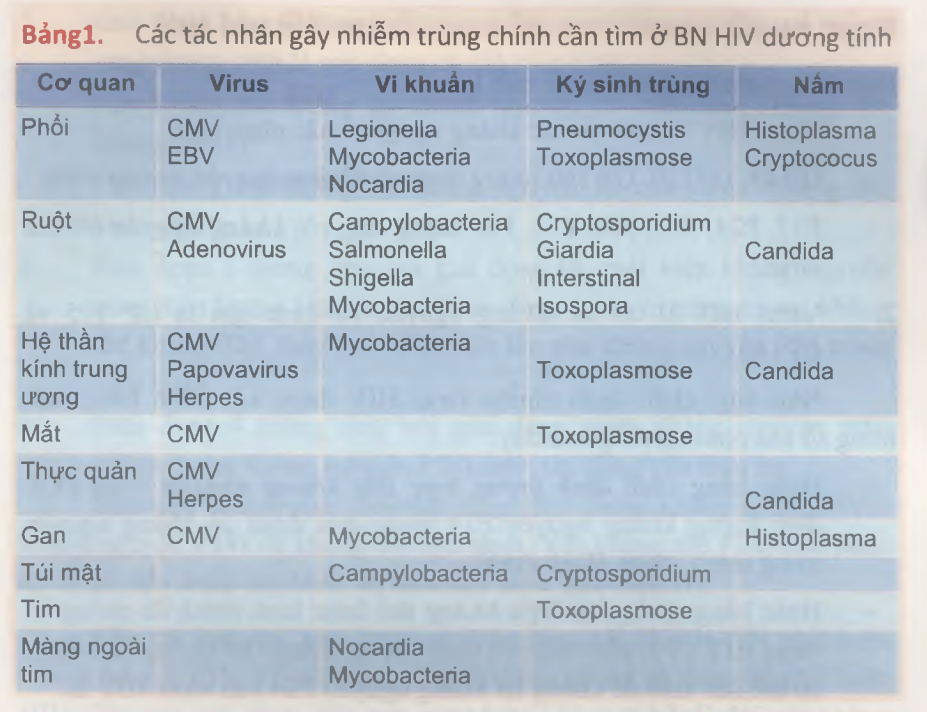
3. Giai đoạn IVc: Giai đoạn này được đặc trưng bằng sự xuất hiện các tình trạng nhiễm trùng cơ hội. Tuỳ theo các nhiễm trùng cơ hội này, Bệnh nhân được chia thành 2 nhóm:
- Giai đoạn IVc1: Là những Bệnh nhân bị mắc một trong sổ 12 nhiễm trùng cơ hội sau:
- Viêm phôi do pnếumocystis carini (pnếumocystis carinii pnếumonia).
- Nhiễm cryptosporidiose mạn tính (cryptosporidiosis).
- Nhiễm toxoplasmose toàn thể.
- Nhiễm isosporiase (isosporiasis).
- Nhiễm giun lươn (strongyloidose) ở ngoài đường tiêu hóa.
- Nhiễm nấm Candida toàn thể (thực quản hay phế quản).
- Nhiễm nấm cryptococcus neoformans.
- Nhiễm nấm histoplasmose (histoplasmosis).
- Nhiễm trùng mycobacterium không điển hình.
- Nhiễm trùng toàn thân do cytomegalovirus.
- Nhiễm virus herpes simplex da và niêm mạc hay lan toả.
- Bệnh não chất trắng nhiều 0 tiến triển (progressive multifocal leukoencephalopathy).
- Giai đoạn IVc2: Khi bệnh nhân bị một trong số 6 nhiễm trùng cơ hội sau (với mức độ bớt nặng hơn so với khi bị một trong 12 nhiễm trùng cơ hội kế ở trên).
- Chứng bạch sản lông ở miệng (oral hairy leukoplakia).
- Bệnh Zona.
- Nhiễm khuẩn huyết tái phát do salmonella.
- Bệnh nhiễm nocardia (nocardiosis).
- Lao.
- Nhiễm nấm Candida miệng.
4. Giai đoạn IVd:
Bệnh lý ác tính Được đặc trưng bằng sự xuất hiện trên một bệnh nhân HIV (+) một trong các bệnh lý ung thư như:
- Bệnh sarcome của Kaposi,
- U lympho không phải Hodgkin
- lympho não tiên phát.
5. Giai đoạn IVe: Các biểu hiện khác
Là các bệnh nhân HIV (+) có thểm các biểu hiện khác như:
- Viêm phổi kẽ tăng tế bào lympho (pnếumonie lympho-cytaừe interstitielle).
- Ban xuất huyết do giảm tiểu cầu.
Thuật ngữ ARC: “Aids – Related – Complex” (các phức hợp bệnh lý liên quan với hội chứng suy giảm miễn dịch mắc phải) được áp dụng cho các bệnh nhân thuộc:
- Giai đoạn IVa hay
- Giai đoạn IVC2 hay
- Giai đoạn IVe.
Trái lại, thuật ngữ AIDS hay SIDA (Syndrome d’lmmuno Deficience Acquise) có thể được dành cho các bệnh nhân thuộc:
- Giai đoạn IVci hay
- Giai đoạn IVd.
Ghi chú:
Phân loại nói trên có thể thay đổi trong thời gian tới tùy thuộc vào các tiến bộ nghiên cứu đạt được trong lĩnh vực này.
Các bất thường sinh học chính được thấy ở các bệnh nhân HIV (+) bao gồm:
- Giảm số lượng tuyệt đối các tế bào lympho T4 (giá trị bình thường: 550 – 1.100/mm3).
- Tăng số lượng tuyệt đối các tế bào lympho T8 (giá trị bình thường: 350 – 850/mm3) vào giai đoạn tiến triển kết thúc của bệnh, cũng có thể thấy giảm con số tuyệt đối các tế bào lympho Tg.
- Giảm tỷ lệ TCD4/TCD8 (giá trị bình thường: 0,9 – 2,2). Nói chung
- giá trị của tỷ lệ này là < 0,5 ở các bệnh nhân HIV (+).
- Tăng gammaglobulin máu.
- Tăng p2 microglobulin huyết thanh.
- Mất đáp ứng bì (anergie cutanée) (phản ứng nội bì với tuberculin, candidin và tricophytin âm tính).
- Có các kháng nguyên HIV lưu hành (trong giai đoạn có kháng nguyên lưu hành trong máu).
Phần huyết thanh học bổ sung thêm đối với HIV
Một điều quan trọng cần được biết là:
1. Virus HIV I có vô số các kháng nguyên khác nhau như:
- GP 41, GP120, GP 160 tương ứng với kháng nguyên vỏ của virus.
- P17, P24, P31, P51, P55, P66 tương ứng với kháng nguyên lõi của virus.
2. Virus HIV II có các kháng nguyên vỏ được gọi là GP 105 và GP140. Như vậy, chấn đoán nhiễm virus HIV được xác nhận bằng một trong số các phương pháp sau đây:
- Hoặc bằng cách định lượng trực tiếp kháng nguyên virus (Vd: định lượng kháng nguyên P24 trong giai đoạn có kháng nguyên trong máu), (xem Hình dưới)
- Hoặc bằng cách phát hiện kháng thể được hình thành đê chống lại virus HIV (Vd: phát hiện và định lượng kháng thể kháng P24 được cơ thể sản xuất đế chống lại kháng nguyên P24 của virus HIV I).
- Hoặc phát hiện được acid nucleic của virus (NAT).
- Hoặc nuôi cấy HIV.
Hình dưới minh hoạ một ví dụ về sự tiến triển của các kháng nguyên HIV và kháng thể kháng HIV theo diễn biến thời gian.
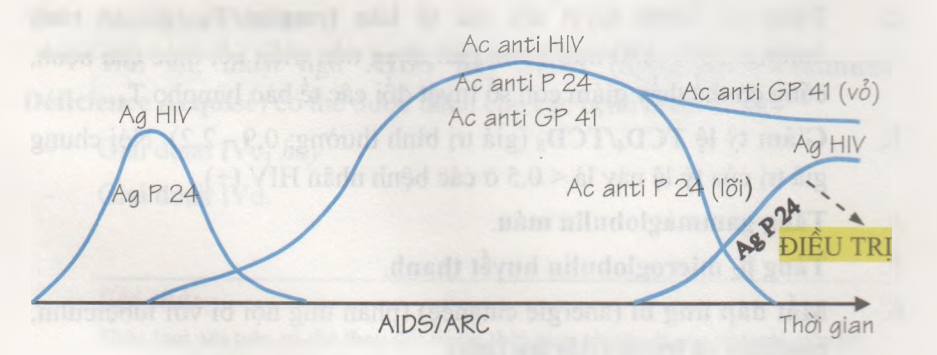
- Giai đoạn 1 tương ứng với thời kỳ có kháng nguyên trong máu là giai đoạn có thể phát hiện được kháng nguyên virus (Vd: kháng nguyên P24).
- Giai đoạn 2 tương ứng với thời kỳ chuyển dạng huyết thanh từ âm sang dương tính là giai đoạn cố thể phát hiện: Các kháng thể kháng lại kháng nguyên vỏ của virus (kháng thể kháng GP41). Các kháng thể kháng lại kháng nguyên lõi của virus (kháng thể kháng P24).
- Giai đoạn 3 tương ứng với giai đoạn tái xuất hiện kháng nguyên máu (tiên lượng xấu) là giai đoạn đồng thời với giảm lượng kháng thể kháng P24. thấy xuất hiện một lần nữa kháng nguyên P24 trong tuần hoàn.
- Giai đoạn 4 tương ứng với giai đoạn giảm kháng nguyên máu (giảm lượng kháng nguyên P24) dưới tác động của điều trị.
Như vậy dường như theo dõi đồng thời lượng kháng nguyên (Vd: kháng nguyên P24) và kháng thể lưu hành (Yd: kháng thể P24) cho phép dự đoán tiến triển của bệnh và theo dõi hiệu quả điều trị.
Cho tới hiện tại, test được sử dụng rộng rãi nhất là XÉT NGHIỆM phát hiện kháng thể với HIV. Có nhiều test huyết thanh có thể sử dụng để phát hiện HIV. Các test này được dựa trên phát hiện kháng thể IgG đối với kháng nguyên HIV-1 trong huyết thanh (các kháng nguyên HIV-1 bao gồm P24 [một protein nucleocapsid], GP 120 và GP 41 [ protein vỏ]). Các kháng thể đối với kháng nguyên GP 41 và P24 là các chỉ dấu huyết thanh chẩn đoán có thể được phát hiện đầu tiên sau khi nhiễm HIV. Kháng thể IgG xuất hiện 6-12 tuần sau nhiễm HIV ở hầu hết các bệnh nhân, ở 95% các bệnh nhân vào tháng thứ 6 và kháng thể này thường tồn tại suốt cuộc đời của người bệnh.
XÉT NGHIỆM huyết thanh để phát hiện HIV I thường được sử dụng nhất là phương pháp miền dịch enzym (Enzyme-Linked Immunosorbent Assay [ELISA]). Kỹ thuật này dễ thực hiện và giúp sàng lọc nhanh tại các phòng XÉT NGHIỆM, song không được coi là XÉT NGHIỆM để khẳng định chẩn đoán. Liên quan với kỹ thuật XÉT NGHIỆM, test nhanh HIV có thể cho kết quả dương tính giả và âm tính giả. ELISA phát hiện các kháng thể đối với HIV mà không phải là với kháng nguyên HIV. Vì vậy, một kết quả test ELISA (+) sẽ chỉ xẩy ra khi nào các kháng thể có đủ thời gian để được sản xuất trong cơ thể. Tuy nhiên, trong trường hợp dương tính, nhất thiết phải khắng định kết quả XÉT NGHIỆM kể trên bằng các phương pháp chuẩn là các XÉT NGHIỆM được các labo chuyên khoa thực hiện như:
- Westernblot (immunobloting).
- Ripa (kết tủa miễn dịch phóng xạ [radionmmuno-precipitation]).
Như vậy:
- Test sàng lọc sẽ (+) trong nhiễm HIV, song một test sàng lọc (+) chỉ được coi như một kết quả “sơ bộ dương tính” và đòi hỏi được khẳng định bang test westemblot. Các Bệnh nhân có test HIV (+) nên được thông báo sơ bộ kết quả cho bệnh nhân (nếu luật địa phương cho phép) và khuyến cáo họ các biện pháp để tránh nguy cơ lây truyền HIV trong khi chờ kết quả XÉT NGHIỆM khẳng định Western blot.
- Test sàng lọc (-) sẽ được coi như một tình trạng âm tính thực sự và không cần chỉ định bất kỳ một test khẳng định thêm. Bệnh nhân có thể được thông báo ngay là test âm tính.
Test Western Blot để khẳng định nhiễm virus gây suy giảm miễn dịch ở người (HIV)
- Một đối tượng được coi là nhiễm HIV [HIV(+) chỉ khi test sơ bộ ban đầu và test khẳng định (Westernblot [immunobloting]) đều (+). Test Western blot sử dụng kỹ thuật điện di trên môi trường gel polyacrylamid để tách biệt các thành phần protein riêng biệt của HIV. Sau đó, các protein của virus được chuyến tới các băng giấy nitrocellulose và phản ứng với huyết thanh của bệnh nhân. Vì vậy, phương pháp này giúp phát hiện các kháng thể lưu hành chống lại các kháng nguyên khác biệt của virus. Trong giai đoạn ủ bệnh, các kháng the HIV-1 có mặt trong mẫu bệnh phẩm sẽ gắn với kháng nguyên HIV-1 chính (P17, P24, P31, GP41, P51, P66, GP 120, GP160). Giai thích test xác định chân đoán (Western Blot):
- Không có toàn bộ các băng: Western blot (-) —> Huyết thanh học HIV I (-). Có tất cả các băng đặc hiệu (có nghĩa, có mặt kháng thể kháng lại tất cả các kháng nguyên của virus): GP41, GP120, GP 160, P17, P24, GP 31, P51, P55, P66: Western blot (+) —> huyết thanh học HIV I (+).
- Có hai băng đặc hiệu trong đó có ít nhất một băng tương ứng với một protein vỏ (Vd: GP41, GP120 hay GP 160): Western blot (+) —► Bệnh nhân bắt đầu có biểu hiện chuyển dạng huyết thanh.
- Có một hay nhiều băng tương ứng với kháng nguyên lõi của virus (Vd: P17, P24 hay P31) song không thấy có các băng tương ứng với kháng nguyên vỏ (Vd: Gp41, GP120 và GP160): Kết quả Western blot này phải được coi là chưa xác định chắc chắn, khi đó cần:
- XÉT NGHIỆM Western blot lại đối với HIV I sau đó 1 – 2 tháng,
- Tiến hành Western blot tìm HIV II. Bệnh nhân được coi là (+) đối với HIV II khi thấy có kháng thể vỏ kháng GP105 hay kháng GP 140.
Ghi chú:
1. Các băng không đặc hiệu khi làm test W estern blot khiến không thể xác nhận được kết quả ở các đối tượng không bị nhiễm HIV có thể được thấy trong các bệnh lý sau:
- Phản ứng chéo với các dị kháng thể (alloantibodies) từ người có thai.
- Các bệnh lý do virus: Epstein-Barr virus, bệnh thủy đậu zona, nhiễm cytomegalovirus, virus herpes simplex, bệnh quai bị. coxsakie, adenovirus, virus cúm A.
- Nhiễm toxoplasmose.
- Bệnh phổi do mycoplasma pnếumonia.
- Bệnh lupus ban đỏ hệ thống.
- Bệnh gamma đơn dòng (gammopathie monoclonale).
- Người nhận vaccin HIV-1 thực nghiệm.
- Tiêm vaccin chống cúm.
2. Các kết quả không xác định được có thể xẩy ra do tình trạng chuyển dạng huyết thanh không hoàn toàn trong khi nhiễm HIV cấp, nhiễm HIV giai đoạn bệnh nặng với giảm hiệu giá kháng thể đối với P24, hoặc do nhiễm HIV-2.
3. Nhận định kết quả huyết thanh học về HIV:
- Khi test W estern blot (+): Đối tượng này được coi là có bằng chứng huyêt thanh học bị nhiễm HIV. Điều quan trọng cần được ghi nhận và thông báo cho Bệnh nhân là kết quả XÉT NGHIỆM có ý nghĩa là Bệnh nhân có tình trạng phơi nhiễm với virus và virus có mặt trong cơ thể họ song điều này không nhất thiết chỉ dẫn hội chứng AIDS đã xẩy ra đối với các đối tượng này.
- Nếu test ELISA (+) song test W esrtem blot lại chưa khẳng định, cần tiến hành làm lại XÉT NGHIỆM trong vòng 3 -6 tháng.
Mục đích và chỉ định xét nghiệm
- Để sàng lọc tình trạng nhiễm HIV-1 hoặc HIV -2.
- Để sàng lọc người hiến tạng.
- XÉT NGHIỆM được chỉ định cho các đối tượng có bằng chứng và có phơi nhiễm có ý nghĩa với một đối tượng bị nhiễm HIV.
- XÉT NGHIỆM được khuyến cáo cho các đối tượng có nguy cơ phơi nhiễm HIV cao để phát hiện kháng thể với HIV (Vd: người có nhiều bạn tình, đối tượng có tiền sử bị một bệnh lây qua đường tình dục khác, người nghiện thuốc đường tĩnh mạch, con của các bà mẹ bị nhiễm HIV, các nhân viên y tế hoặc người làm công việc xã hội có tiếp xúc với máu hoặc chế phẩm máu).
Cách lấy bệnh phẩm
XÉT NGHIỆM được tiến hành trên huyết thanh. Không nhất thiết yêu cầu Bệnh nhân phải nhịn ăn trước khi lấy máu làm XÉT NGHIỆM.
Các yếu tố góp phần làm thay đổi kết quả xét nghiệm
- Các nguyên nhân thường gặp gây kết quả âm tính giả có thể xẩy ra do nhiễm khuẩn cấp và không thể phát hiện được một số phân typ HIV.
- Các nguyên nhân hiếm gặp gây kết quả âm tính giả bao gồm tình trạng rối loạn chức năng miễn dịch do khuyết tật đáp ứng thể dịch hoặc do không có gammaglobulin máu, tình trạng ức chế miền dịch do bệnh lý ác tính hoặc do thuốc, chậm trễ chuyển dạng huyết thanh (từ âm tính sang dương tính) sau khi bắt đầu điều trị chống retrovirus và nhiễm HIV bùng phát.
- Kết quả test tìm HIV dương tính giả cũng đã được báo cáo sau khi tham gia vào thử nghiệm vaccin HIV.
Lợi ích của xét nghiệm xác định huyết thanh học với HIV
1. Xét nghiệm không thể thiếu:
- Đối với các mẫu máu trước khi truyền cho Bệnh nhân hay đối với tất cả các chế phẩm máu trước khi sử dụng. Ở giai đoạn trước mổ.
- Trong thời gian có thai.
- Trên tất cả các trẻ sơ sinh là con các bà mẹ có HIV (+).
- Trên các bệnh nhân được điều trị tại khoa hồi sức tích cực,
- Bệnh nhân có rối loạn miễn dịch.
- Trên các Bệnh nhân có nguy cơ cao: Nghiện ma túy, mắc bị bệnh ưa chảy máu, tình dục đồng giới…w.
- Cần ghi nhận khái niệm về các Bệnh nhân được coi là có nguy cơ cao hiện tại đang có xu hướng mất dần đi do tình trạng lan tràn nhanh của bệnh tác động tới tất cả các tầng lớp xã hội trên toàn thế giới.
2. Huyết thanh học HIV phải được tiến hành cho tất cả các Bệnh nhân có biểu hiện tối thiểu một trong các triệu chứng dưới đây:
- Hạch to kéo dài.
- Sốt không xác định được nguồn gốc.
- ỉa chảy mạn tính. C
- ác biểu hiện thần kinh có căn nguyên không rõ ràng.
- Nhiễm trùng các mầm bệnh cơ hội.
- Gầy sút nhiều không rõ căn nguyên.
3. Một điều có thể hữu ích là tiến hành xét nghiệm hệ thống huyết thanh học đối với HIV cho tất cả các Bệnh nhân trong độ tuổi còn hoạt động tinh dục để:
- Sàng lọc sớm bệnh.
- Khuyến cáo cho người có huyết thanh dương tính (đã được xác định bang test Western blot) về các nguy cơ gây nhiễm bệnh cho người khác.
- Điều trị sớm cho người có huyết thanh học (+) với HIV trước khi họ có biểu hiện triệu chứng.
Các hướng dẫn thực hành lâm sàng dựa trên y học bằng chứng
Theo Trung tâm Dự phòng và Kiếm soát bệnh tật Mỹ (CDC):
- Tại tất cà các cơ sở y tế, sàng lọc nhiễm HIV nên được tiến hành thường quy cho tất cả các Bệnh nhân tuổi từ 13 đến 64.
- Tất cả các Bệnh nhân trước khi bắt đầu được điều trị lao cần được sàng lọc thường quy tình trạng nhiễm HIV.
- Tất cả các Bệnh nhân đến khám và điều trị các bệnh lây qua đường tình dục cần được sàng lọc thường quy HIV cho mồi lần đến khám khi xuất hiện một vấn đề khó chịu mới bất kể Bệnh nhân đã được biết, hay bị nghi vấn là đối tượng có nguy cơ bị nhiễm HIV hay không.
- Test sàng lọc phải là tự nguyện và chỉ được thực hiện khi Bệnh nhân đồng ý và hiểu rõ ý nghĩa.
Trung tâm Dự phòng và Kiểm soát bệnh tật Hoa Kỳ (CDC) không khuyến cáo XÉT NGHIỆM thường quy tìm HIV-2 trừ cho các Bệnh nhân cần truyền và hiến máu.
Các cảnh báo lâm sàng
- Kết quả tìm kháng thể có thể (-) trong vòng 3 – 6 tháng sau khi nhiễm HIV do có một giai đoạn tiềm tàng (latency period) của virus. Trong giai đoạn này (gọi là giai đoạn cửa sô “window phase”), Bệnh nhân sẽ hoàn toàn không có triệu chứng nhiễm virus. Tuy nhiên, Bệnh nhân có thể bỏ qua giai đoạn này sang một giai đoạn khác trong thời gian “cửa sổ”.
- Khi một đối tượng được chẩn đoán bị nhiễm HIV, nhân viên y tế cần động viên hướng dẫn người bệnh để họ có thể nhận thức được tầm quan trọng của việc thông báo tình trạng HIV của mình cho vợ hay chồng của BỆNH NHÂN, hoặc các bạn tình hiện tại hay gần đây của họ và khuyến cáo các đối tượng có quan hệ tình dục với Bệnh nhân nên làm test sàng lọc HIV.
- HIV hiện đã tiến hóa thành một số nhóm: M, N, o và p. Nhóm M “Main” được coi là chủng virus gày đại dịch trên thế giới vào bao gồm hầu hết các chủng HIV. Nhóm o “Outlier” chi được gặp ở một vài chủng phân lập từ bệnh nhân ở Camơrun, Gabon và Ghinê xích đạo. Nhóm N “non M/non O” và nhóm p được gặp chỉ ở một số rất ít các chủng virus được phân lập từ một số bệnh nhân ở Camơrun. Các virus từ nhóm M được phân chia tiếp theo thành 10 phân typ tách biệt (A-J). XÉT NGHIỆM tìm kháng nguyên HIV nguyên thủy nhằm để phát hiện phân typ B của HIV (phân typ thường gặp nhất tại Hoa Kỳ và châu Âu). Tần suất được ước tính đối với các phân typ không phải B của virus HIV tại Hoa Kỳ vào khoảng 2%.
- Do HIV-2 phản ứng chéo với HIV-1 trong test huyết thanh chẩn đoán. Một test sàng lọc với kháng the HIV 1 và 2 (+) và test khẳng định chẩn đoán (Western Blot) âm tính hay không thể xác định được gợi ý cho khả năng bị nhiễm HIV-2. Các đối tượng bị gia tăng nguy cơ nhiễm HIV-2 bao gồm:
- Các đối tượng có nguồn gốc hoặc thường xuyên đi du lịch châu Phi.
- Bạn tình là đối tượng có xuất xứ hoặc thương xuyên đi du lịch châu Phi.
- Bạn tình là đối tượng được biết bị nhiễm HIV-2.
- Các đối tượng được truyền máu hoặc bị tiêm bằng kim tiêm không vô khuẩn tại châu Phi.
- Các đối tượng sú dụng kim tiêm với các đối tượng có nguồn gốc hoặc thường xuyên di lịch sang châu Phi.
- Cả trẻ là con của các bà mẹ có nguy cơ bị nhiễm HIV-2 hoặc là các phụ nữ đã bị nhiễm HIV-2.
